Mākslīgās pleca locītavas endoprotezēšanas koncepciju pirmo reizi ierosināja Temistokls Gluks 1891. gadā. Kopā minētās un konstruētās mākslīgās locītavas ietver gūžas, plaukstas locītavu utt. Pirmo pleca locītavas endoprotezēšanas operāciju 1893. gadā veica franču ķirurgs Žils Emīls Pēns Parīzes Starptautiskajā slimnīcā 37 gadus vecam pacientam ar locītavu un kaulu tuberkulozi. Pirmā dokumentētā pleca locītavas endoprotezēšana. Protēzi izgatavoja zobārsts Dž. Porters Maikls no Parīzes, un pleca kauls...kātstika izgatavota no platīna metāla un ar stiepli piestiprināta pie parafīna pārklātas gumijas galviņas, lai izveidotu fiksētu implantu. Pacienta sākotnējie rezultāti bija apmierinoši, taču protēze galu galā tika izņemta pēc 2 gadiem vairākkārtējas tuberkulozes recidīva dēļ. Šis ir pirmais cilvēka veiktais mēģinājums mākslīgi aizvietot plecu locītavu.
1951. gadā Frederiks Krīgers ziņoja par anatomiski nozīmīgākas pleca protēzes izmantošanu, kas izgatavota no vitamīniem un veidota no līķa proksimālā pleca kaula. Tā tika veiksmīgi izmantota, lai ārstētu jaunu pacientu ar pleca kaula galvas osteonekrozi.
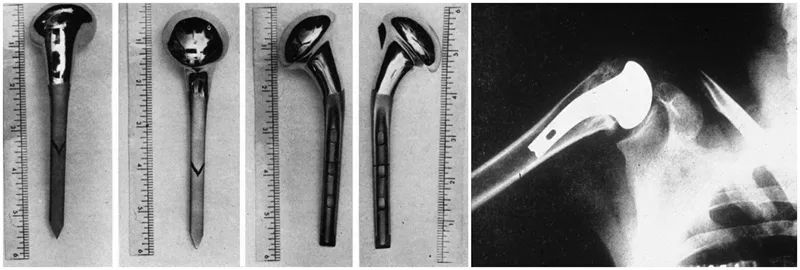
Taču patiesi moderno pleca locītavas endoprotezēšanu izstrādāja un attīstīja plecu guru Čārlzs Nīrs. 1953. gadā, lai risinātu neapmierinošos ķirurģiskās ārstēšanas rezultātus proksimālo pleca kaula lūzumu gadījumā, Nīrs izstrādāja anatomisku proksimālo pleca kaula protēzi pleca kaula galvas lūzumiem, kas turpmākajās divās desmitgadēs tika vairākkārt uzlabota. Izstrādāja otrās un trešās paaudzes protēzes.
Lai atrisinātu pleca locītavas endoprotezēšanas problēmu pacientiem ar smagu rotatora aproces disfunkciju, 20. gs. 70. gadu sākumā Nīrs pirmo reizi ierosināja apgrieztās pleca locītavas endoprotezēšanas (RTSA) koncepciju, taču glenoīda komponenta agrīnas neveiksmes dēļ šī koncepcija vēlāk tika atmesta. 1985. gadā Pols Gramonts uzlaboja to atbilstoši Nīra ierosinātajai koncepcijai, pārvietojot rotācijas centru mediāli un distāli, mainot deltveida muskuļa momenta sviru un spriegojumu, tādējādi lieliski atrisinot rotatora aproces funkcijas zuduma problēmu.
Transpleca protēzes dizaina principi
Apgrieztā pleca locītavas endoprotezēšana (RTSA) maina dabiskā pleca locītavas anatomisko novietojumu, lai atjaunotu pleca stabilitāti. RTSA izveido atbalsta punktu un rotācijas centru (CoR), padarot glenoīda pusi izliektu un pleca kaula galvas pusi ieliektu. Šī atbalsta punkta biomehāniskā funkcija ir novērst pleca kaula galvas kustību uz augšu, kad deltas muskulis saraujas, lai nolaupītu augšdelmu. RTSA īpatnība ir tāda, ka mākslīgās pleca locītavas rotācijas centrs un pleca kaula galvas pozīcija attiecībā pret dabisko plecu tiek pārvietota uz iekšu un uz leju. Dažādi RTSA protēžu modeļi ir atšķirīgi. Pleca kaula galva tiek pārvietota uz leju par 25–40 mm un uz iekšu par 5–20 mm.
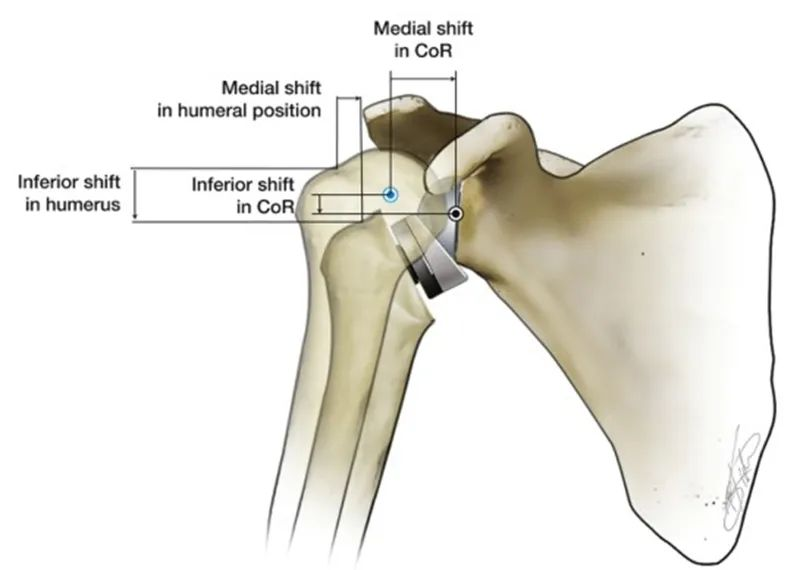
Salīdzinot ar cilvēka ķermeņa dabisko pleca locītavu, acīmredzama iekšējās nobīdes CoR priekšrocība ir tā, ka deltoīda muskuļa abdukcijas momenta roka ir palielināta no 10 mm līdz 30 mm, kas uzlabo deltoīda muskuļa abdukcijas efektivitāti un var radīt mazāku muskuļu spēku. Tas pats griezes moments, un šī īpašība arī padara pleca kaula galvas abdukciju vairs pilnībā atkarīgu no visas rotatora aproces depresijas funkcijas.
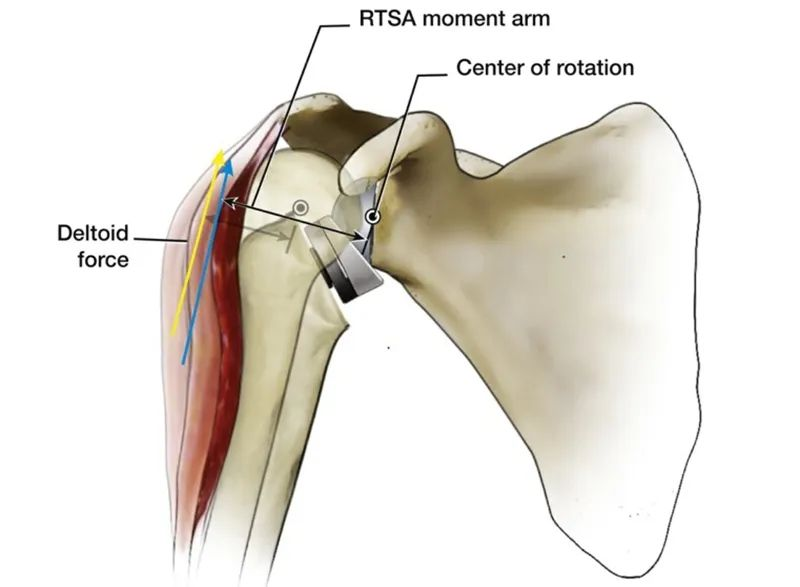
Šis ir RTSA dizains un biomehānika, un tas varētu šķist nedaudz garlaicīgs un grūti saprotams. Vai ir vienkāršāks veids, kā to saprast? Atbilde ir jā.
Pirmais ir RTSA dizains. Rūpīgi novērojot katras cilvēka ķermeņa locītavas īpašības, mēs varam atrast dažus noteikumus. Cilvēka locītavas var aptuveni iedalīt divās kategorijās. Viena ir locītavas pie rumpja, piemēram, pleci un gūžas, kur proksimālais gals ir "kauss", bet distālais gals ir "bumba".
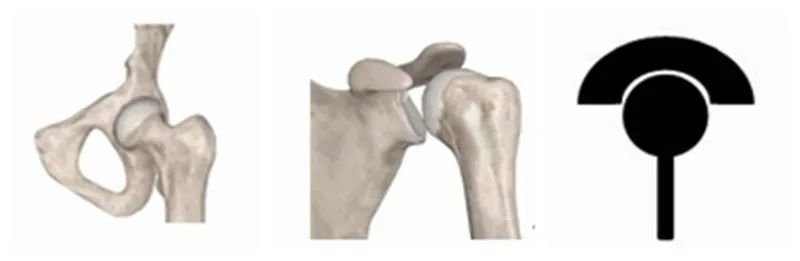
Otrs veids ir distālās locītavas, piemēram,ceļgaliun elkoņi, proksimālajam galam esot "bumbai", bet distālajam galam - "kausam".
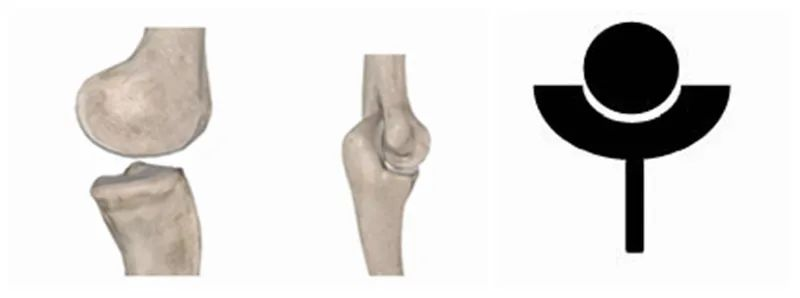
Medicīnas pionieru plāns, izstrādājot mākslīgās pleca locītavas protēzes agrīnajos laikos, bija pēc iespējas atjaunot dabiskā pleca anatomisko struktūru, tāpēc visi plāni tika veidoti ar proksimālo galu kā "kausu" un distālo galu kā "bumbiņu". Daži pētnieki pat apzināti projektēja "kausu" lielāku un dziļāku, lai palielinātu locītavas stabilitāti, līdzīgi kā cilvēka.gūžas locītava, bet vēlāk tika pierādīts, ka stabilitātes palielināšana faktiski palielināja atteices līmeni, tāpēc šis dizains tika ātri pieņemts. padoties. RTSA, no otras puses, maina dabiskā pleca anatomiskās īpašības, apgriežot "lodīti" un "kausu", padarot sākotnējo "gūžas" locītavu līdzīgāku "elkonim" vai "ceļam". Šīs graujošās izmaiņas beidzot atrisināja daudzas grūtības un šaubas par mākslīgo pleca locītavu, un daudzos gadījumos tās ilgtermiņa un īstermiņa efektivitāte ir ievērojami uzlabojusies.
Tāpat RTSA dizains maina rotācijas centru, lai palielinātu deltas muskuļa abdukcijas efektivitāti, kas arī var šķist neskaidri. Un, ja salīdzinām pleca locītavu ar šūpolēm, to ir viegli saprast. Kā parādīts attēlā zemāk, pieliekot tādu pašu griezes momentu A virzienā (deltas muskuļa saraušanās spēks), ja mainās atbalsta punkts un sākuma pozīcija, ir acīmredzams, ka B virzienā var radīt lielāku griezes momentu (augšdelma abdukcijas spēks).
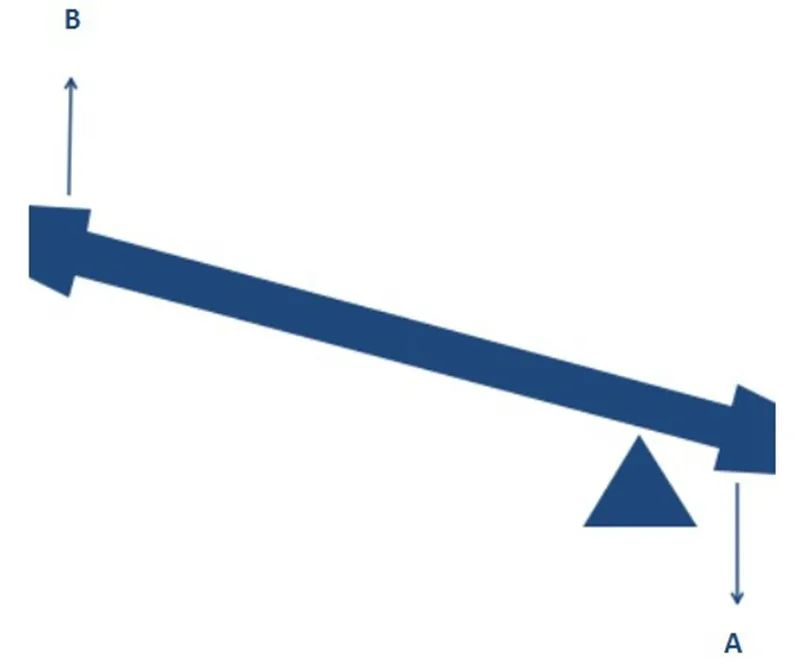

Līdzīgu efektu rada arī RTSA rotācijas centra maiņa, ļaujot destabilizētam plecam uzsākt abdukciju bez rotatora aproces nospiešanas. Kā teica Arhimēds: Dodiet man atbalsta punktu, un es varu pārvietot visu Zemi!
RTSA indikācijas un kontrindikācijas
Klasiskā RTSA indikācija ir rotatora aproces plīsuma artropātija (CTA) – milzīgs rotatora aproces plīsums ar osteoartrītu, kam raksturīga pleca kaula galvas nobīde uz augšu, kā rezultātā notiek nepārtrauktas deģeneratīvas izmaiņas glenoīdā muskuļa, akromiona un pleca kaula galvā. Pleca kaula galvas nobīdi uz augšu izraisa nelīdzsvarots spēku pāris deltas muskuļa iedarbībā pēc rotatora aproces disfunkcijas. CTA biežāk sastopama vecākām sievietēm, kurām var rasties klasiska "pseidoparalīze".
Pēdējo divu desmitgažu laikā plecu endoprotezēšanas, īpaši RTSA, pielietojums ir ievērojami palielinājies. Pamatojoties uz sākotnējiem veiksmīgajiem RTSA pielietošanas rezultātiem, ķirurģiskās tehnikas nepārtrauktu attīstību un šīs tehnikas prasmīgu pielietošanu, sākotnējās šaurākās RTSA indikācijas ir paplašinātas, un tāpēc lielākā daļa pašlaik veikto plecu endoprotezēšanas procedūru ir RTSA.
Piemēram, agrāk pleca osteoartrīta gadījumā bez rotatora aproces plīsuma priekšroka tika dota anatomiskai pilnīgai pleca locītavas endoprotezēšanai (ATSA), taču pēdējos gados cilvēku skaits, kuri atbalsta šo viedokli, šķiet, pakāpeniski samazinās. Šo tendenci ir izraisījuši šādi aspekti. Pirmkārt, līdz pat 10% pacientu, kuriem tiek veikta ATSA, jau ir rotatora aproces plīsums. Otrkārt, dažos gadījumos rotatora aproces "funkcijas" "strukturālā" integritāte nav pilnīga, īpaši dažiem gados vecākiem pacientiem. Visbeidzot, pat ja rotatora aproce operācijas laikā ir neskarta, ar vecumu notiek rotatora aproces deģenerācija, īpaši pēc ATSA procedūrām, un pastāv liela nenoteiktība par rotatora aproces funkciju. Šī parādība parasti rodas gados vecākiem pacientiem, kas vecāki par 70 gadiem. Tāpēc arvien vairāk ķirurgu sāka izvēlēties RTSA, saskaroties ar tīru pleca osteoartrītu. Šī situācija ir radījusi jaunu domāšanu, ka RTSA var būt arī pirmā izvēle pacientiem ar osteoartrītu ar neskartu rotatora aproci, pamatojoties tikai uz vecumu.
Līdzīgi, agrāk neatgriezenisku masīvu rotatora aproces plīsumu (MRCT) gadījumā bez osteoartrīta alternatīvas metodes ietver subakromiālu dekompresiju, daļēju rotatora aproces rekonstrukciju, ķīniešu metodi un augšējās locītavas kapsulas rekonstrukciju. , panākumu līmenis atšķiras. Pamatojoties uz RTSA prasmēm un veiksmīgu pielietošanu dažādās situācijās, arvien vairāk operatoru pēdējā laikā ir izmēģinājuši RTSA vienkāršas MRCT vietā, un tā ir bijusi ļoti veiksmīga, ar 10 gadu implantācijas izdzīvošanas rādītāju virs 90%.
Rezumējot, papildus CTA, pašreizējās paplašinātās RTSA indikācijas ietver lielus, neatgriezeniskus rotatora aproces plīsumus bez iekaisīgas osteoartropātijas, audzējus, akūtus lūzumus, posttraumatisku artrītu, kaulu defektus vai smagi deformētas kaulu locītavas, iekaisumu un atkārtotas pleca dislokācijas.
RTSA ir maz kontrindikāciju. Izņemot vispārējās mākslīgās locītavas endoprotezēšanas kontrindikācijas, piemēram, infekciju, deltveida muskuļa nefunkcionēšana ir absolūta RTSA kontrindikācija. Turklāt proksimālā pleca kaula lūzumi, atvērti lūzumi un pleca pinuma traumas arī jāuzskata par kontrindikācijām, savukārt izolētas padušu nervu traumas jāuzskata par relatīvām kontrindikācijām.
Pēcoperācijas aprūpe un rehabilitācija
Pēcoperācijas rehabilitācijas principi:
Mobilizēt pacientu entuziasmu rehabilitācijai un noteikt pacientiem saprātīgas cerības.
Mazina sāpes un iekaisumu, kā arī aizsargā dzīstošās struktūras, bet subskapulārais muskulis parasti nav jāaizsargā.
Pleca locītavas priekšējā dislokācija, visticamāk, notiks hiperekstensijas, addukcijas un iekšējās rotācijas vai abdukcijas un ārējās rotācijas gala pozīcijās. Tāpēc 4 līdz 6 nedēļas pēc operācijas jāizvairās no tādām kustībām kā atlieciens uz aizmuguri. Šajās pozīcijās pastāv dislokācijas risks.
Pēc 4 līdz 6 nedēļām joprojām ir nepieciešams sazināties ar ķirurgu un saņemt viņa atļauju, pirms uzsākt iepriekš minētās kustības un pozīcijas.
Pēcoperācijas rehabilitācijas vingrinājumi vispirms jāveic bez svara celšanas un pēc tam ar svara celšanu, vispirms bez pretestības un pēc tam ar pretestību, vispirms pasīvi un pēc tam aktīvi.
Pašlaik nav stingra un vienota rehabilitācijas standarta, un dažādu pētnieku plānos ir lielas atšķirības.
Pacienta ikdienas aktivitāšu (ADL) stratēģija (0–6 nedēļas):
Mērci
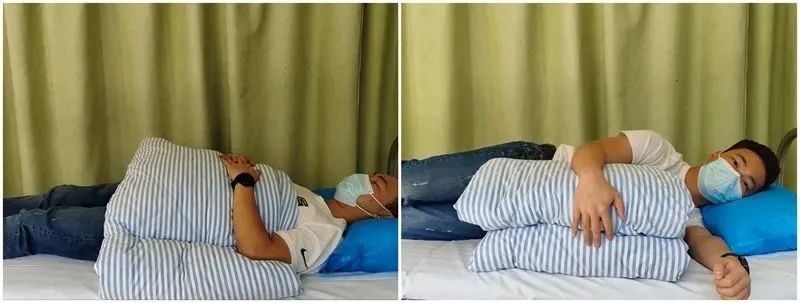
Miegs
Ikdienas vingrinājumu stratēģija (0–6 nedēļas):
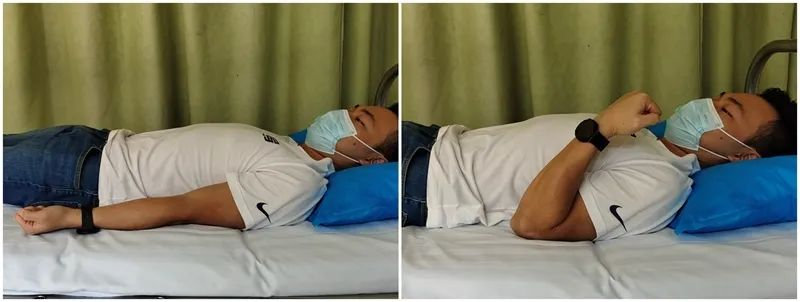
Aktīva elkoņa saliekšana
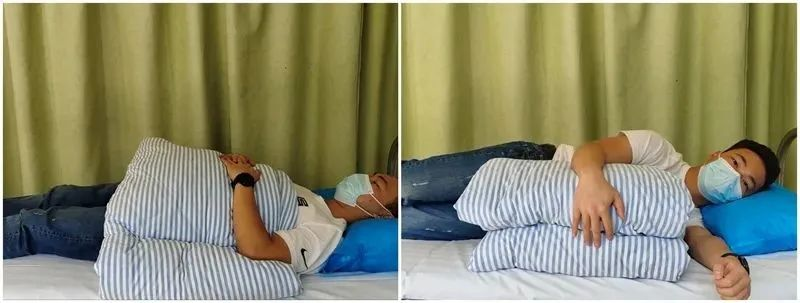
Pasīvā plecu saliekšana
Sichuan Chenanhui Techonology Co.,Ltd.
WhatsApp: +8618227212857
Publicēšanas laiks: 2022. gada 21. novembris










