Navikulāra nesavienošana rodas aptuveni 5–15 % no visiem akūtiem laivakāla kaula lūzumiem, un laivakāla nekroze rodas aptuveni 3 % gadījumu. Laivakāla nepareizi savienošanas riska faktori ir neatklāta vai novēlota diagnoze, lūzuma līnijas proksimālais tuvums, pārvietojums, kas lielāks par 1 mm, un lūzums ar karpālā locītavas nestabilitāti. Ja laivakāla osteohondrāla nesavienošana netiek ārstēta, tā bieži ir saistīta ar traumatisku artrītu, kas pazīstams arī kā laivakāla osteohondrāla nesavienošana ar sabrūkošu osteoartrītu.
Kaula transplantāciju ar vai bez vaskularizēta lēvera var izmantot laivikulāra osteohondrāla nesavienošanas ārstēšanai. Tomēr pacientiem ar laivikulāra kaula proksimālā pola osteonekrozi kaula transplantācijas rezultāti bez vaskulāra gala ir neapmierinoši, un kaulu dzīšanas ātrums ir tikai 40–67%. Turpretī kaulu transplantātu ar vaskularizētiem lēveriem dzīšanas ātrums var sasniegt pat 88–91%. Klīniskajā praksē galvenie vaskularizētie kaulu lēveri ir 1,2-ICSRA gala distālā rādiusa lēveris, kaula transplantāts + asinsvadu saišķa implants, plaukstas rādiusa lēveris, brīvā iegurņa kaula lēveris ar vaskularizētu galu un mediālā augšstilba kaula kondila kaula lēveris (MFC VBG) utt. Kaula transplantācijas ar vaskularizētu galu rezultāti ir apmierinoši. Ir pierādīts, ka brīvais MFC VBG ir efektīvs laivikulāru lūzumu ārstēšanā ar metakarpālu kolapsu, un MFC VBG izmanto dilstošās ceļa artērijas locītavas zaru kā galveno trofisko zaru. Salīdzinot ar citiem atlokiem, MFC VBG nodrošina pietiekamu strukturālu atbalstu, lai atjaunotu laivakaula normālu formu, īpaši laivakaula lūzuma osteohondrozes gadījumā ar izliektu muguras deformāciju (1. attēls). Laivakaula osteohondrālas osteonekrozes ārstēšanā ar progresējošu karpālā kaula kolapsu ir ziņots, ka 1,2-ICSRA gala distālā rādiusa atloka kaulu dzīšanas rādītājs ir tikai 40%, savukārt MFC VBG kaulu dzīšanas rādītājs ir 100%.
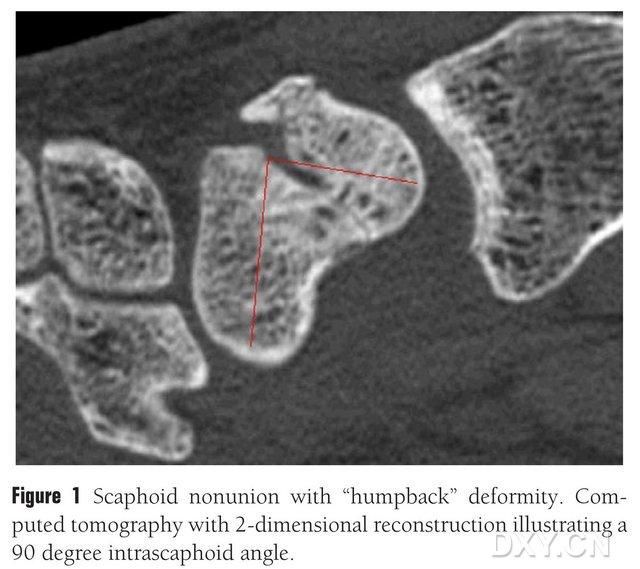
1. attēls. Laivas kaula lūzums ar "izliektu muguru" deformāciju, datortomogrāfijā redzams lūzuma bloks starp laivas kauliem aptuveni 90° leņķī.
Preoperatīva sagatavošanās
Pēc skartās plaukstas locītavas fiziskās apskates jāveic attēldiagnostikas pētījumi, lai novērtētu plaukstas locītavas sabrukšanas pakāpi. Vienkāršas rentgenogrammas ir noderīgas, lai apstiprinātu lūzuma atrašanās vietu, dislokācijas pakāpi un lauztā gala rezorbcijas vai sklerozes klātbūtni. Aizmugurējie priekšējie attēli tiek izmantoti, lai novērtētu plaukstas locītavas sabrukšanu, plaukstas locītavas dorsālo nestabilitāti (DISI), izmantojot modificētu plaukstas locītavas augstuma attiecību (augstums/platums) ≤1,52 vai radiālo lunāro leņķi, kas lielāks par 15°. MRI vai datortomogrāfija var palīdzēt diagnosticēt laivveida kaula nepareizu novietojumu vai osteonekrozi. Laterālie rentgenogrammas vai slīpā sagitālā datortomogrāfija laivveida kaulam ar laivveida leņķi >45° liecina par laivveida kaula saīsināšanos, kas ir pazīstama kā "izliekta muguras deformācija". MRI T1, T2 zems signāls liecina par laivveida kaula nekrozi, bet MRI nav acīmredzamas nozīmes lūzuma dzīšanas noteikšanā.
Indikācijas un kontrindikācijas:
Navikulāra osteohondrāla nesavienošana ar izliektu muguras deformāciju un DISI; MRI uzrāda laivakļa kaula išēmisku nekrozi, žņaugs operācijas laikā atslābst un ir novērots, ka laivakļa kaula lūzuma galā joprojām ir balts sklerotisks kauls; sākotnējās ķīļveida kaula transplantācijas vai skrūves iekšējās fiksācijas neveiksmei nepieciešams liels VGB strukturāls kaula transplantāts (>1 cm3). pirms vai intraoperatīvās atradnes radiālā karpālā locītavas osteoartrītā; ja ir notikusi nozīmīga laivakļa nepareiza savienošana ar sablīvējošu osteoartrītu, tad var būt nepieciešama plaukstas locītavas denervācija, laivakļa osteotomija, četrstūraina saplūšana, proksimālā karpālā osteotomija, pilnīga karpālā saplūšana utt.; laivakļa nepareiza savienošana, proksimāla nekroze, bet ar normālu laivakļa kaula morfoloģiju (piemēram, nedislokēts laivakļa lūzums ar sliktu asins piegādi proksimālajam polam); laivakļa nepareizas savienošanas saīsinājums bez osteonekrozes. (1,2-ICSRA var izmantot kā distālā rādiusa lēvera aizvietotāju).
Lietišķā anatomija
MFC VBG apgādā vairāki mazi starpkaulu trofoblastiskie asinsvadi (vidēji 30, 20–50), un visbagātākā asinsapgāde ir aizmugurē zem mediālā augšstilba kaula kondila (vidēji 6,4), kam seko priekšpuse augšējā (vidēji 4,9) (2. att.). Šos trofoblastiskos asinsvadus galvenokārt apgādāja dilstošā ģenikulārā artērija (DGA) un/vai augšējā mediālā ģenikulārā artērija (SMGA), kas ir virspusējās augšstilba kaula artērijas atzars, no kura iztek arī locītavu, muskuļu un ādas un/vai zemādas nervu zari. DGA izcelsme ir virspusējā augšstilba kaula artērijā proksimāli mediālā malleola mediālajam pauguram vai 13,7 cm attālumā proksimāli no locītavas virsmas (10,5–17,5 cm), un atzarojuma stabilitāte līķu paraugos bija 89% (3. attēls). DGA sākas no virspusējās augšstilba kaula artērijas 13,7 cm (10,5 cm–17,5 cm) attālumā proksimāli no mediālās malleola spraugas vai proksimāli no locītavas virsmas, un līķa paraugs uzrāda 100% sazarojuma stabilitāti un aptuveni 0,78 mm diametru. Tādēļ ir pieņemama vai nu DGA, vai SMGA, lai gan pirmā ir piemērotāka stilba kauliem asinsvada garuma un diametra dēļ.
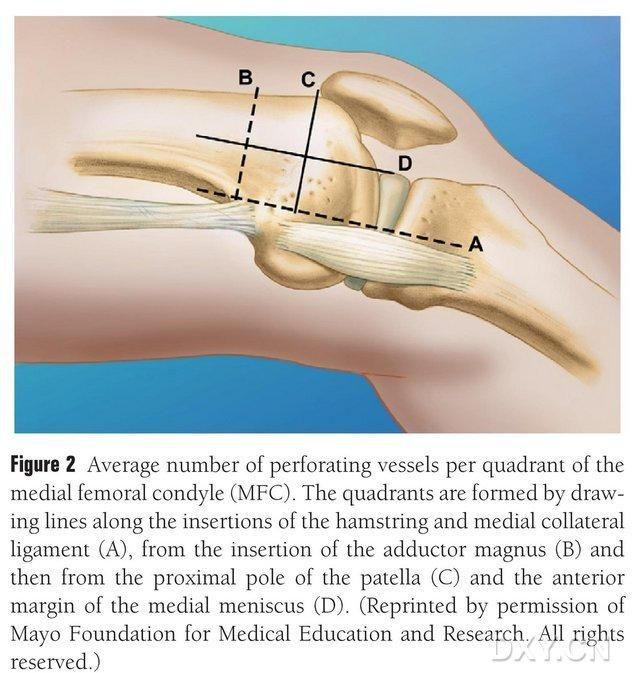
2. att. MFC trofoblastu asinsvadu četru kvadrantu sadalījums pa horizontālo līniju starp puscīpslas muskuļu un mediālo sānu saiti A, lielā trohantera līnija B, ceļa skriemeļa augšējā pola līnija C, priekšējā meniska līnija D.
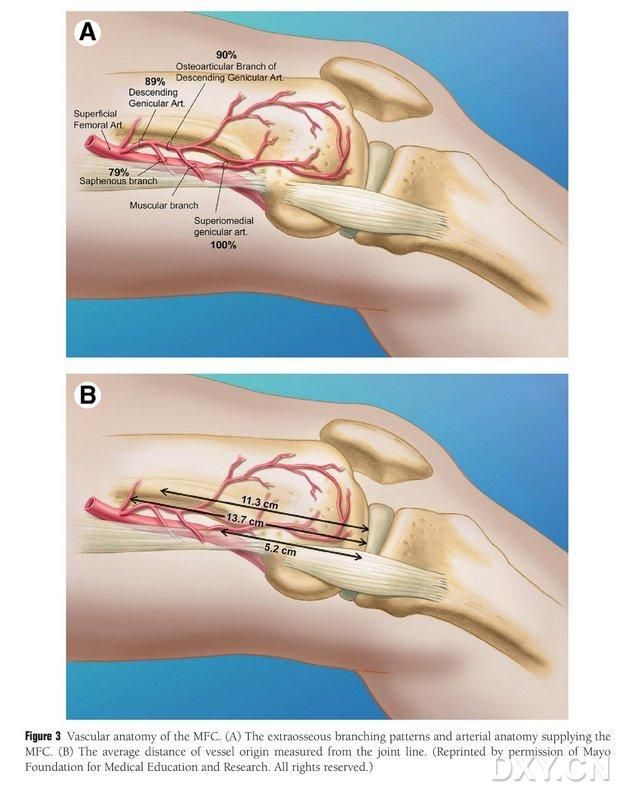
3. attēls. MFC asinsvadu anatomija: (A) Ekstrakaulu zari un MFC trofoblastiskā asinsvadu anatomija, (B) Asinsvadu izcelsmes vietu attālums no locītavas līnijas
Ķirurģiska piekļuve
Pacients tiek novietots vispārējā anestēzijā guļus stāvoklī, skarto ekstremitāti novietojot uz rokas ķirurģijas galda. Parasti donora kaula lēveris tiek ņemts no ipsilaterālā mediālā augšstilba kaula kondila, lai pacients pēc operācijas varētu pārvietoties ar kruķiem. Kontralaterālo ceļa locītavu var izvēlēties arī tad, ja anamnēzē ir iepriekšēja trauma vai operācija tajā pašā ceļa pusē. Ceļgals tiek saliekts, gūža tiek pagriezta uz āru, un gan augšējām, gan apakšējām ekstremitātēm tiek uzlikti žņaugi. Ķirurģiskā pieeja bija pagarinātā Ruses pieeja, griezumu sākot 8 cm proksimāli no šķērsvirziena karpālā kanāla un stiepjoties distāli no radiālā locītāja karpi radialis cīpslas radiālās malas, un pēc tam saliecot šķērsvirziena karpālā kanāla daļu virzienā uz īkšķa pamatni, beidzoties lielā trohantera līmenī. Radiālā garā muskuļa (longissimus musculus) cīpslas apvalks tiek iegriezts, cīpsla tiek novilkta elkoņa virzienā un, veicot asu preparēšanu pa radiālo pusmēness un radiālo laivakaula galvas saitēm, tiek atsegta laivakauls, rūpīgi atdalot laivakaula perifēros mīkstos audus, lai ļautu vēl vairāk atsegt laivakaulu (4. attēls). Apstipriniet nesavienošanas zonu, locītavu skrimšļa kvalitāti un laivakaula išēmijas pakāpi. Pēc žņauga atbrīvošanas pārbaudiet laivakaula proksimālo polu, vai nav punktveida asiņošanas, lai noteiktu, vai ir išēmiska nekroze. Ja laivakaula nekroze nav saistīta ar radiālo karpālo vai starpkarpālo artrītu, var izmantot MFC VGB.
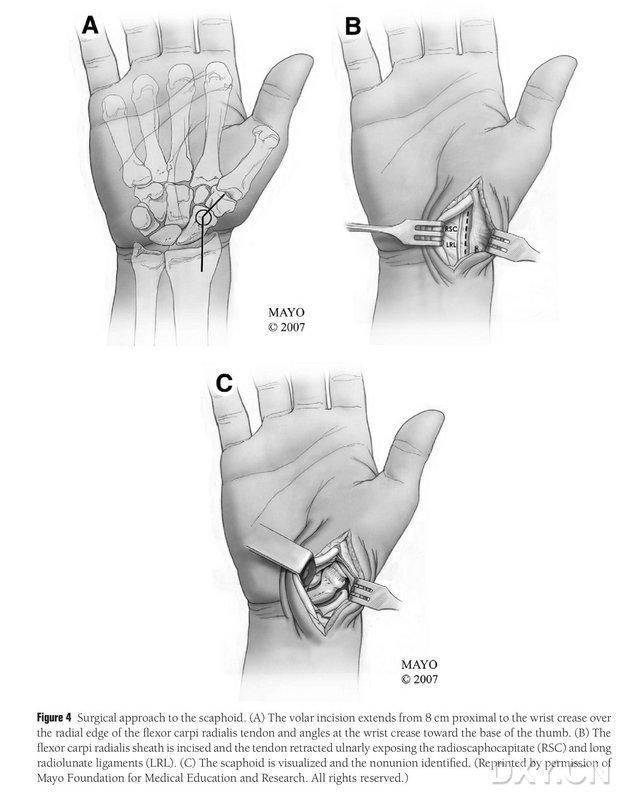
4. attēls. Navikulārā ķirurģiskā pieeja: (A) Iegriezums sākas 8 cm proksimāli no šķērsvirziena karpālā kanāla un pagarina radiālā locītāja karpi radiālā muskuļa cīpslas radiālo malu līdz iegriezuma distālajai daļai, kas ir nolocīta pret īkšķa pamatni šķērsvirziena karpālā kanālā. (B) Radiālā garā muskuļa cīpslas apvalks tiek iegriezts, cīpsla tiek izvilkta elkoņa virzienā, un laivakauls tiek atsegts, veicot asu preparēšanu gar radiālā pusmēness un radiālā laivakaula galvas saitēm. (C) Identificējiet laivakaula kaula nepārtrauktības zonu.
Proksimāli ceļa locītavas līnijai gar mediālā augšstilba muskuļa aizmugurējo robežu tiek veikts 15–20 cm garš iegriezums, un muskulis tiek atvilkts uz priekšu, lai atsegtu MFC asinsapgādi (5. att.). MFC asinsapgādi parasti nodrošina DGA un SMGA locītavu zari, parasti izmantojot DGA lielāko locītavas zaru un atbilstošo pavadošo vēnu. Asinsvadu kājiņa tiek atbrīvota proksimāli, rūpējoties par periosta un trofoblastisko asinsvadu aizsardzību uz kaula virsmas.
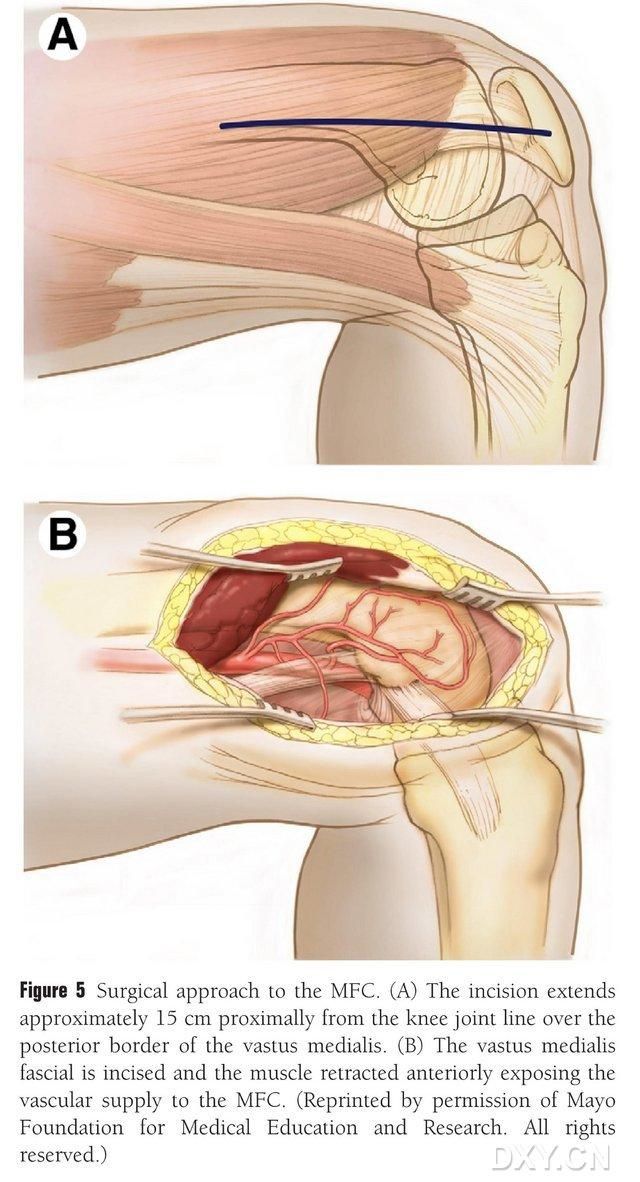
5. attēls. Ķirurģiska piekļuve MFC: (A) Proksimāli gar mediālā augšstilba muskuļa aizmugurējo robežu no ceļa locītavas līnijas tiek veikts 15–20 cm garš iegriezums. (B) Muskulis tiek atvilkts uz priekšu, lai atsegtu MFC asinsapgādi.
Navikulārā kaula sagatavošana
Pirms implantācijas ir jālabo navikulārā DISI deformācija un jāsagatavo osteohondrālā kaula transplantāta laukums, fluoroskopijas laikā saliecot plaukstas locītavu, lai atjaunotu normālu radiālo lunāro leņķi (6. attēls). Lai fiksētu radiālo lunāro locītavu, perkutāni no dorsālās līdz metakarpālajai pusei tiek urbts aptuveni 1,5 mm (0,0625 pēdu) garš Kiršnera tapas caurums, un, iztaisnojot plaukstas locītavu, atsegtas navikulārā nepareizi saaugušās kaula spraugas. Lūzuma vieta tika attīrīta no mīkstajiem audiem un tālāk atbalstīta ar plāksnes izpletēju. Lai saplacinātu kaulu un nodrošinātu, ka implanta atloks vairāk atgādina taisnstūrveida struktūru, nevis ķīli, tiek izmantots neliels virzuļzāģis, kas prasa, lai navikulārā sprauga tiktu apstrādāta ar platāku spraugu plaukstas pusē nekā dorsālajā pusē. Pēc spraugas atvēršanas defekts tiek mērīts trīs dimensijās, lai noteiktu kaula transplantāta apmēru, kas parasti ir 10–12 mm garš visās transplantāta pusēs.
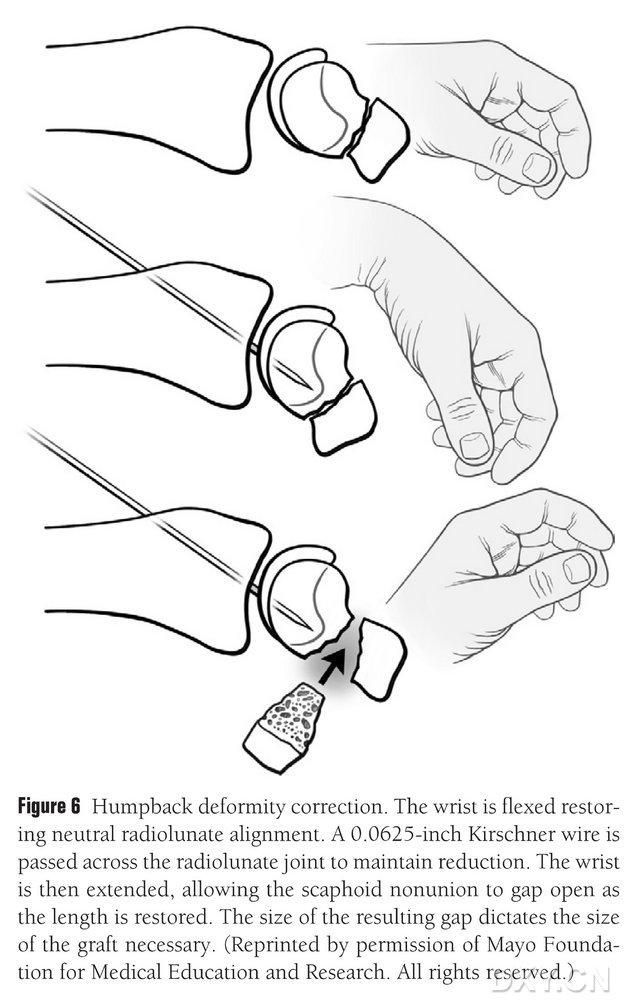
6. attēls. Laivas kaula izliekuma muguras deformācijas korekcija ar plaukstas locītavas fluoroskopisku saliekšanu, lai atjaunotu normālu radiālā-lunārā izlīdzinājumu. 0,0625 pēdu (aptuveni 1,5 mm) gara Kiršnera tapa tiek perkutāni urbta no dorsālās līdz metakarpālajai daļai, lai fiksētu radiālo lunāro locītavu, atsedzot laivas kaula nepareizi saaugušās locītavas spraugu un atjaunojot laivas kaula normālo augstumu, kad plaukstas locītava ir iztaisnota, spraugas lielumam paredzot pārtveramā atloka izmēru.
Osteotomija
Par kaula ekstrakcijas zonu tiek izvēlēta mediālā augšstilba kaula kondila vaskularizētā zona, un kaula ekstrakcijas zona tiek atbilstoši iezīmēta. Jāuzmanās, lai nesavainotu mediālo sānu saiti. Periosteum tiek iegriezts, un ar virzuļzāģi tiek sagriezts atbilstoša izmēra taisnstūrveida kaula atloks vēlamajam atlokam, ar otru kaula bloku griežot 45° leņķī gar vienu pusi, lai nodrošinātu atloka integritāti (7. att.). 7). Jāuzmanās, lai neatdalītu periosteum, kortikālo kaulu un atloka spongiozā kaula daļu. Apakšējo ekstremitāšu žņaugs jāatbrīvo, lai novērotu asins plūsmu caur atloku, un asinsvadu kājiņa jāatbrīvo proksimāli vismaz 6 cm garumā, lai varētu veikt sekojošu asinsvadu anastomozi. Ja nepieciešams, nelielu daudzumu spongiozā kaula var turpināt ievietot augšstilba kaula kondīlī. Augšstilba kaula kondila defekts tiek aizpildīts ar kaula transplantāta aizstājēju, un iegriezums tiek drenēts un aizvērts slāni pa slānim.
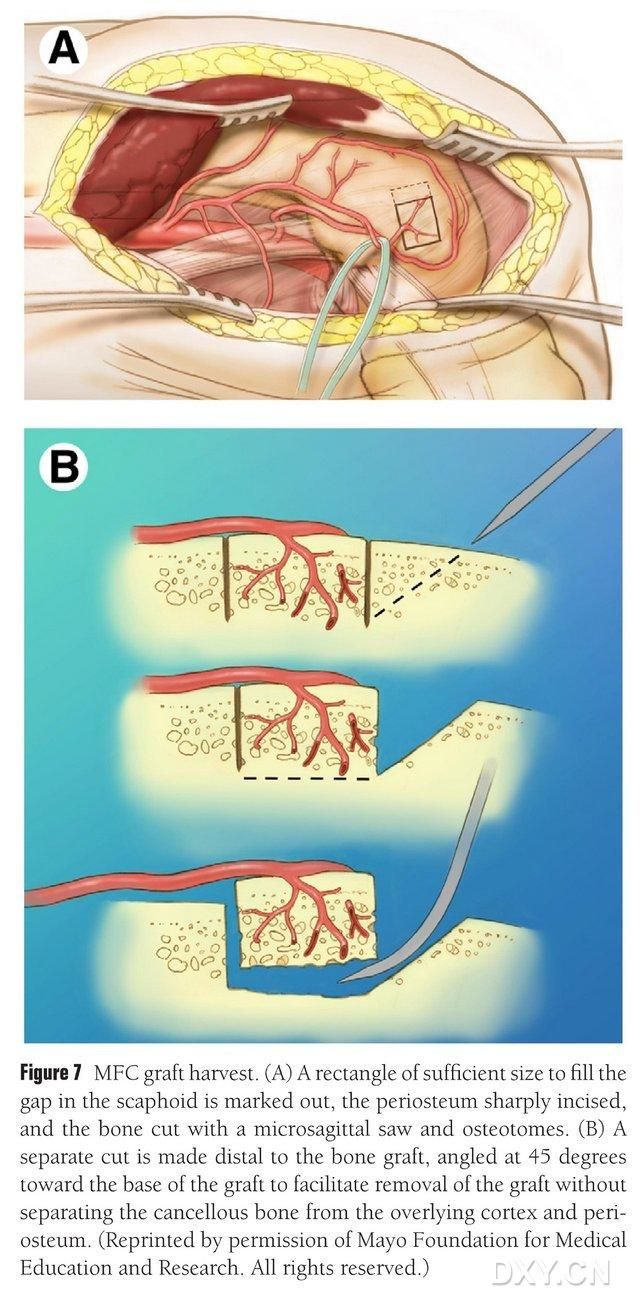
7. attēls. MFC kaula lēvera izņemšana. (A) Tiek atzīmēta osteotomijas zona, kas ir pietiekama, lai aizpildītu laivakaula telpu, tiek iegriezts periosts un ar virzuļzāģi tiek izgriezts atbilstoša izmēra taisnstūrveida kaula lēveris vēlamajam lēverim. (B) Otrs kaula gabals tiek pārgriezts vienā pusē 45° leņķī, lai nodrošinātu lēvera integritāti.
Atloka implantācija un fiksācija
Kaula lēveris tiek apgriezts atbilstošā formā, uzmanoties, lai nesaspiestu asinsvadu kājiņu un nenoplēstu periosteumu. Lāveris tiek uzmanīgi implantēts laivveida kaula defekta zonā, izvairoties no perkusijas, un nostiprināts ar dobām laivveida skrūvēm. Tika pievērsta uzmanība tam, lai implantētā kaula bloka plaukstas mala būtu vienā līmenī ar laivveida kaula plaukstas malu vai lai tā būtu nedaudz nospiesta, lai izvairītos no iespiešanās. Fluoroskopija tika veikta, lai apstiprinātu laivveida kaula morfoloģiju, spēka līniju un skrūvju pozīciju. Anastomozējiet asinsvadu lēvera artēriju ar radiālo artēriju galu pret sāniem un venozo galu ar radiālās artērijas pavadošo vēnu galu pret galu (8. attēls). Locītavas kapsula tiek salabota, bet izvairās no asinsvadu kājiņas.
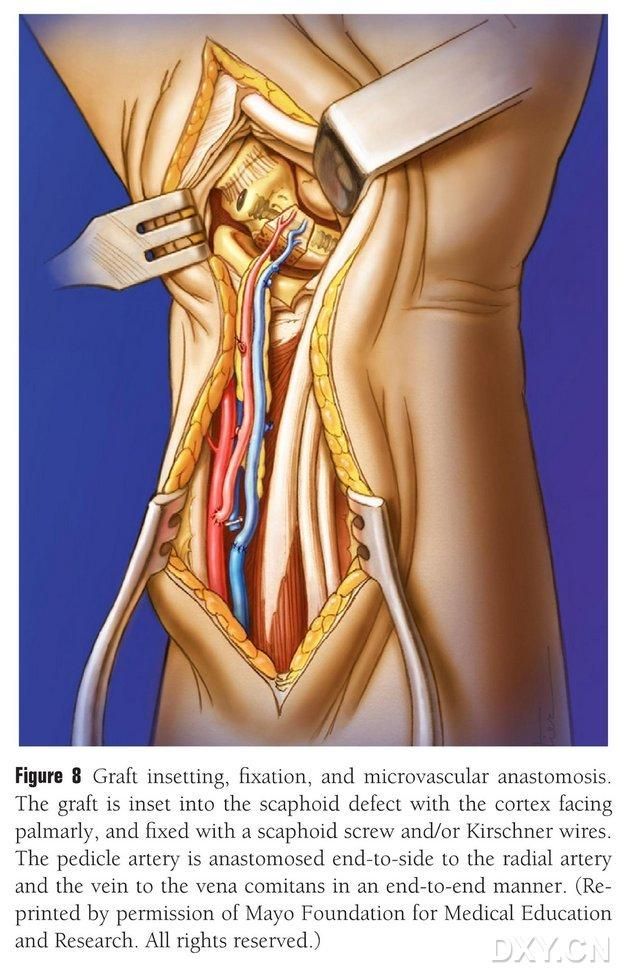
8. attēls. Kaula lēvera implantācija, fiksācija un asinsvadu anastomoze. Kaula lēveris tiek uzmanīgi implantēts laivveida kaula defekta zonā un fiksēts ar dobām laivveida skrūvēm vai Kiršnera tapām. Jāuzmanās, lai implantētā kaula bloka metakarpālā mala būtu vienā līmenī ar laivveida kaula metakarpālo malu vai nedaudz nospiesta, lai izvairītos no iespiešanās. Vaskulārā lēvera artērijas anastomoze ar radiālo artēriju tika veikta kopā ar galu, un vēnas gala savienojums ar radiālās artērijas pavadošo vēnu tika veikts kopā ar galu.
Pēcoperācijas rehabilitācija
Iekšķīgi lietojama aspirīna deva 325 mg dienā (1 mēnesi), atļauta skartās ekstremitātes pēcoperācijas svara nešana, ceļa bremzēšana var mazināt pacienta diskomfortu atkarībā no pacienta spējas kustēties pareizajā laikā. Viena kruķa kontralaterāls atbalsts var mazināt sāpes, bet ilgstošs kruķu atbalsts nav nepieciešams. Šuves tika noņemtas 2 nedēļas pēc operācijas, un Muenstera jeb garā rokas un īkšķa ģipša ģipsis tika turēts vietā 3 nedēļas. Pēc tam īsā rokas un īkšķa ģipša ģipsis tiek izmantots, līdz lūzums sadzīst. Rentgenuzņēmumi tiek veikti ik pēc 3–6 nedēļām, un lūzuma sadzīšana tiek apstiprināta ar datortomogrāfiju. Pēc tam pakāpeniski jāsāk aktīvas un pasīvas saliekšanas un ekstensijas aktivitātes, un vingrinājumu intensitāte un biežums jāpalielina pakāpeniski.
Galvenās komplikācijas
Galvenās ceļa locītavas komplikācijas ir ceļa sāpes vai nervu bojājums. Ceļa sāpes galvenokārt radās 6 nedēļu laikā pēc operācijas, un netika konstatēts jušanas zudums vai sāpīga neiroma saphenous nerva bojājuma dēļ. Galvenās plaukstas locītavas komplikācijas bija refraktāra kaulu nesavienošanās, sāpes, locītavu stīvums, vājums, progresējoša radiālā plaukstas locītavas vai starpkarpālo kaulu osteoartrīts, un ir ziņots arī par periostāla heterotopiskas osifikācijas risku.
Brīva mediālā augšstilba kaula kondila vaskularizēta kaula transplantācija skafoīda nesavienojumu gadījumā ar proksimālā pola avaskulāru nekrozi un karpālā kolapsu
Publicēšanas laiks: 2024. gada 28. maijs










